トップページ > がん検診の有効性評価 > がん検診の考え方 > 直接的証拠
直接的証拠
がん検診の目的は、がんによる死亡を抑制することにあります。そのため、がん検診の有効性の評価には、死亡率や死亡数の減少を証明することが望ましいとされています。有効性評価の方法として最も信頼性の高いのは無作為化比較対照試験(Randomized Controlled Trial :RCT)です。次善の方法として、コホート試験や症例対照研究がありますが、その信頼性は下段に進むに従い低下します(表2)。
「発見率」や「生存率」を根拠に新しい検診方法の導入を検討する場合には、こうした問題点を考慮する必要があります。
| 1. | 無作為化比較対照試験(Randomized Controlled Trial:RCT) |
| 2. | コホート試験 |
| 3. | 症例対照研究 |
| 4. | 記述的研究、横断研究、症例報告 |
| 5. | 専門家の意見 |
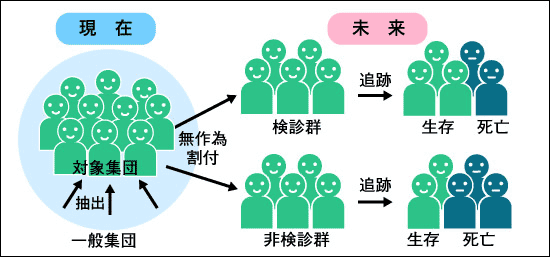
無作為化比較対照試験はスクリーニングの対象となるがんの死亡率が対照群に比べて検診群で低下するかを検証する試験です(図3)。がん検診の対象となる検診群と非検診群を無作為に割り付けることにより、両方の受診者の特性を近似させ、その上で検診を受けることにより、本当にがんによる死亡が減少するかを長期に渡って追跡し検証します。両者の死亡数を比較検討するものです。
図3 無作為化臨床試験
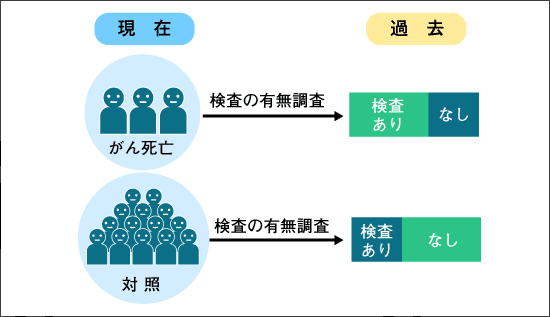
一方、症例対照研究は、がんの死亡者について過去にがん検診を受診しているかどうかを調べ、その影響を検討するものです(図4)。
図4 症例対照研究
次善の方法とされるコホート試験や症例対照研究では検診受診者の特性であるセルフ・セレクション・バイアスが紛れ込みます。セルフ・セレクション・バイアスとは、検診者の特性を示すバイアスです。検診受診者は健康の増進・保持に関心の高い人が多く、そのために非受診者に比べ対象疾患の罹患率や死亡率が低い可能性があります。また、家族歴や既往歴のある者が多い場合は、非受診者に比べ対象疾患の罹患率や死亡率が高くなることもあります。こうしたバイアスが入り込んでしまう症例対照研究は信頼性が低いので、複数の研究で同様の結果が示されることが必要です。
